Monitoring výsledků a kvality péče o pacienty s nádory urogenitálního systému v ČR
T. Pavlík1, L. Dušek1, O. Májek1, M. Babjuk2
1 Institut biostatistiky a analýz, Masarykova univerzita ČR
2 Urologická klinika, FN Motol, Praha
Publikováno: 20. 9. 2013
Obsah:
1. Úvod
2. Metodika hodnocení populačního přežití
3. Aktualizované referenční hodnoty přežití
4. Literatura
1. Úvod
Sledování výsledků a kvality léčebné péče je dnes již nedílnou součástí všech oblastí moderní medicíny. Nejinak je tomu i v oblasti nádorů urogenitálního systému, kde jsou celosvětově sbírána a analyzována data nejen formou prospektivně plánovaných klinických studií, ale také formou populačních registrů a databází. Toto datové zázemí je klíčové, neboť hodnocení kvality a výsledků léčebné péče musí být vždy podloženo analýzou reálných a validních dat. Česká urologická společnost a Česká onkologická společnost se snaží spolu s dalšími partnery zpracovávat tyto informační zdroje týkající se péče o pacienty s nádory urogenitálního systému v ČR a poskytnout tak relevantní obraz epidemiologické zátěže a úrovně léčebné péče o tyto diagnózy v ČR.
Využití dat formou statistického zpracování však musí být adekvátní, srozumitelné a prospěšné subjektům, o které se v daném případě jedná, tedy pacientům. Z toho plyne, že musí být hodnoceny pouze vybrané parametry, jejichž vypovídací hodnota a jasná interpretace jsou nezpochybnitelné. Přežití pacientů je v onkologii klíčovým parametrem, které je standardně používáno jak pro hodnocení klinických experimentů, tak pro analýzy populační zátěže (Berrino a kol., 2007; Coleman a kol., 2008).
Cílem této sekce portálu Uroweb.cz je představit datové a metodické zázemí pro hodnocení populačního přežití pacientů s nádory urogenitálního systému v ČR a doložit aplikovatelnost mezinárodně uznaných metodických postupů na datech českého Národního onkologického registru. Tato sekce prezentuje referenční hodnoty přežití pro hodnocení výsledků léčebné péče o pacienty s nádory urogenitálního systému v ČR a zpřehledňuje vývoj dosahovaných hodnot přežití od roku 1990. U vybraných onkologických diagnóz sekce nabízí srovnání přežití dosahovaného v ČR s mezinárodními daty.
2. Metodika hodnocení populačního přežití
Ačkoli metodologie analýzy přežití je v klinických studiích a v populačním hodnocení podobná, oba typy hodnocení se podstatně liší ve výstupech i v interpretaci. Cílem klinických studií je posouzení účinku léčby s tím, že většinu faktorů ovlivňujících stav pacienta a onemocnění má experimentátor pod kontrolou, např. pomocí vstupní randomizace. Design klinické studie minimalizuje vliv rušivých faktorů na výsledek experimentu a není tedy nutné, aby pacienti byli vybrání jako plně reprezentativní vzorek pro celkovou populaci (Dickman a kol., 2004). U populačních analýz je naopak nezbytné, aby hodnocená skupina byla reprezentativní a primárním cílem se zde stává populační zobecnění výsledků.
Analýza přežití na populační úrovni není metodicky jednoduchá a je dosud předmětem probíhajícího výzkumu. Získané výsledky je tedy nutné vždy hodnotit opatrně, neboť přežití je parametr integrující vliv mnoha faktorů, které ve chvíli úmrtí již nemusí souviset s léčbou původního nádorového onemocnění. Přežití je ukazatelem velmi komplexních populačních vztahů a trendů a prodloužení přežití samo o sobě nemusí být důkazem úspěšnější terapie. Krátkodobě se může jednat o důsledek zlepšení diagnostiky a záchytu méně pokročilých stadií s lepším léčebným výsledkem (Welch a kol., 2000; Dickman a Adami, 2006). Rovněž regionální rozdíly v přežití mohou být vysvětleny různým podílem klinických stadií v důsledku různé dostupnosti péče nebo diagnostické aktivity (Berrino, 2003).
Nejčastějším cílem při analýze přežití bývá odhad pravděpodobnosti celkového přežití, které odráží celkovou mortalitu pacientů bez ohledu na příčinu úmrtí (Klein a Moeschberger, 1997). Celkové přežití se stalo reportovaným standardem zejména v klinických studiích, kde je randomizací zajištěna srovnatelnost sledovaných skupin. V populačním hodnocení má však celkové přežití celou řadu neduhů, které znemožňují přímé srovnávání celkového přežití mezi populacemi pacientů. Nejdůležitějšími faktory, které znemožňují toto přímé srovnání, jsou silná závislost celkového přežití na věkové struktuře dané populace (Berrino a kol., 1995; Berrino a kol., 1999; Berrino a kol., 2003) a integrace všech příčin úmrtí, tedy i příčin, které nesouvisí se sledovanou diagnózou.
Alternativou je výpočet tzv. relativního přežití (Ederer a kol., 1961; Brenner a Hakulinen, 2003), které se liší od klasického přežití v tom, že se vlastně jedná o poměr, a to poměr celkového přežití a tzv. očekávaného přežití. Očekávané přežití vyjadřuje mortalitu v obecné populaci, která odpovídá sledované skupině pacientů věkem a pohlavím. Relativní přežití je tak váženým ekvivalentem celkového přežití, přičemž váhou je přežití obecné populace. Výsledkem je tak odhad pravděpodobnosti přežití, který odpovídá pouze zátěži představované sledovanou onkologickou diagnózou. Jinak řečeno, hodnotu x-letého relativní přežití, jako odhad vážený očekávaným přežitím obecné populace, lze jednoduše interpretovat jako podíl žijících pacientů x let od začátku sledování v hypotetické situaci, kdy daná onkologická diagnóza je jedinou možnou příčinou úmrtí. Uvádění hodnot relativního přežití se z pochopitelných důvodů stalo na populační úrovni standardem (Capocaccia a kol., 2003; Berrino a kol., 2007; Coleman a kol., 2008). Největší výhodou relativního přežití je fakt, že pro jeho výpočet není potřeba detailní záznam příčin úmrtí u jednotlivých pacientů, čímž se vyhýbáme problémům s jejich spolehlivostí (Dickman a kol., 2004).
Jako standard pro populační popis délky přežití je využívána metoda Life-table (Berrino a kol., 2007; Verdecchia a kol., 2007; Coleman a kol., 2008), která pracuje s časovými úseky o délce 1 rok a její přesnost tedy není tolik ovlivněna detailní kvalitou záznamů v registru. Roční interval nadto vyhovuje nastavené frekvenci kontrolních hlášení českého národního onkologického registru.
Samotný výpočet relativního přežití není zárukou srovnatelnosti výpočtu v různých populací onkologických pacientů, a to zvláště v případě, že se populace liší svou věkovou strukturou. V tomto případě je nutné kalkulovat věkově specifické relativní přežití, které znamená výpočet relativního přežití v několika věkových kategoriích a následné vážení těchto dílčích odhadů váhami příslušných věkových kategorií (Brenner a Hakulinen, 2003). Pro popis dané populace se věkové váhy nejčastěji stanovují dle relativního zastoupení dané věkové skupiny. Je evidentní, že definice věkových kategorií a jim příslušných vah je klíčovým krokem, který může značně ovlivnit výsledek výpočtu. V případě srovnávacích analýz je nutné pro věkovou standardizaci srovnávaných skupin použít stejné váhy (Corazziari a kol., 2004; Berrino a kol., 2007; Coleman a kol., 2008). Česká data jsou věkově standardizována v souladu s postupem použitým v mezinárodních studiích EUROCARE-4 a CONCORD (věkové skupiny: 15-44 let, 45-54 let, 55-64 let, 65-74 let a 75 a více let). Váhy jsou počítány odděleně pro jednotlivé diagnózy dle věkové struktury onkologických pacientů ČR.
Hodnocení přežití je vždy prováděno retrospektivně po dosažení požadované doby sledování a v literatuře lze nalézt několik různých metod časového výběru skupiny pacientů (Brenner a kol., 2002; Dickman a Adami, 2006; Rashid a kol., 2008). Různé metody logicky vedou také k více či méně rozdílným hodnotám přežití a proto musí být zvolená metoda pečlivě zvažována. Za standardní je považována tzv. kohortní analýza používaná dlouhodobě i ve srovnávacích studiích přežití onkologických pacientů v Evropě – EUROCARE (Berrino a kol., 1995; Berrino a kol., 1999; Berrino a kol., 2003; Berrino a kol., 2007). Odhad x-letého přežití pomocí této metody je založen na analýze záznamů pacientů, kteří mají ukončenou dobu sledování x let od diagnózy, což znamená, že byli diagnostikováni alespoň x let před uzavřením populační databáze. Budeme-li chtít odhadnout např. 5leté přežití kohortní analýzou pro období 2000–2004, musíme při výpočtu pracovat s kohortou pacientů diagnostikovaných v letech 1995–1999 (Obrázek 1). Tím se však dostáváme do situace, kdy pro rok 2004 reportujeme odhad přežití založený na reálné situaci v období 1995–1999, která již nemusí odpovídat recentním výsledkům. Proto jsou vyvíjeny postupy zahrnující aktuálnější data.
Jednou z metod pracujících s recentními daty je tzv. kompletní analýza (Brenner a kol., 2004; Rashid a kol., 2008), která u výše uvedeného příkladu pracuje se všemi pacienty diagnostikovanými v období 1995–2004 bez ohledu na délku jejich sledování. Odhad přežití je postaven na všech pacientech zaznamenaných ve sledovaném období (Obrázek 1). Druhou metodou je analýza časových period (tzv. period analýza; Brenner a Gefeller, 1996; Brenner a Hakulinen, 2002), která také pracuje se všemi pacienty diagnostikovanými v období 1995–2004, ale do analýzy zahrnuje pouze pacienty se sledováním ukončeným v recentním období (tzv. „left truncation“). Tím je zajištěno, že odhad přežití je založen na nejaktuálnější informaci o přežití; pacienti diagnostikovaní v letech 1999–2004 dávají informaci o 1letém přežití, pacienti diagnostikovaní v letech 1998–2003 dávají informaci o 2letém přežití, atd. (Obrázek 1). Nevýhodou této metody může být jisté nadhodnocení odhadu přežití, zvláště u diagnóz, kde aktuální změny diagnostiky přinášejí pozitivní změnu v zastoupení klinických stadií (Talbäck a kol., 2004; Brenner a kol., 2004).
Pro stanovení referenčních hodnot 5letého relativního přežití pacientů s nádory urogenitálního systému v ČR byla použita analýza periody definované lety 2005–2008.
Obrázek 1. Metodické schéma hodnocení 5letého přežití na příkladu období 1995–2005

3. Aktualizované referenční hodnoty přežití
Přes různorodost metodiky usiluje Česká urologická společnost a Česká onkologická společnost o zavedení standardizovaného hodnocení přežití českých pacientů s nádory urogenitálního systému. Česká republika disponuje reprezentativními populačními daty, která jsou kvalitním podkladem pro takové analýzy (Mužík a kol., 2007; Dušek a kol., 2007). Data o přežití onkologických pacientů jsou standardně sbírána od roku 1976 v databázi Národního onkologického registru (NOR, zdroj dat: ÚZIS ČR 2007, www.uzis.cz) a jsou nezávisle verifikována proti databázi zemřelých ČR. Data NOR jsou pro českou populaci plně reprezentativní, neboť jejich sběr dosahuje 100% pokrytí. Databáze NOR generuje soubor záznamů s řádně zaznamenanou a verifikovanou diagnostikou, což je nutná podmínka pro klinicky relevantní analýzu přežití.
Data Národního onkologického registru ČR umožňují plnohodnotnou analýzu populačního přežití, neboť splňují následující předpoklady:
- záznam o verifikaci onkologické diagnózy včetně klinického stadia a TNM klasifikace
- přesně uvedené datum onkologické diagnózy a datum úmrtí
- nezávislá verifikace data a příčiny úmrtí z Databáze zemřelých ČR
- parametrický záznam příčiny úmrtí s možností analýzy přežití dle jednotlivých příčin
- dostupnost dlouhodobých časových řad (od r. 1976)
- možnost posouzení podílu záznamů s cenzorovanou dobou přežití
- možnost kontroly nezávislosti cenzorování a rizika úmrtí pacientů
Databáze NOR je tak validní základnou pro hodnocení dosahovaného přežití. Populační data o přežití jsou v ČR zpracovávána dvěma způsoby s rozdílnou interpretací:
- Analýzy zahrnující všechny pacienty s nenulovým přežitím. Takto definovaný soubor zahrnuje i pacienty, kteří neabsolvovali terapii z různých objektivních důvodů (časné úmrtí, kontraindikace léčby, odmítnut léčby pacientem apod.). Z celkové populační databáze jsou vypuštěny pouze záznamy DCO a nálezy nádorů při pitvě. Tyto záznamy s nulovou hodnotou přežití nejsou relevantní pro analýzu přežití a jsou vylučovány i v mezinárodních studiích (Berrino a kol., 2007; Coleman a kol., 2008). Výsledkem analýzy takto široce definovaného souboru je reprezentativní epidemiologický obraz o přežití, avšak s omezenou informační hodnotou pro analýzu výsledků péče. U řady neléčených pacientů není také z objektivních důvodů určeno klinické stadium, a stratifikace přežití dle stadia onemocnění zde tedy není možná.
- Analýzy založené pouze na datech léčených pacientů. Soubor zahrnuje všechny záznamy vypovídající o výsledcích péče ve zdravotnických zařízeních zapojených do léčby onkologických pacientů. Vypuštěny jsou záznamy pacientů s časným úmrtím bez zahájené terapie a záznamy o neléčených pacientech z jiných důvodů (odmítnutí léčby, léčba nenasazena z důvodu velmi vysokého věku a špatného zdravotního stavu, aj.). Takto provedená analýza vypovídá o přežití skutečně léčených pacientů a může být považována za indikátor výsledků a kvality léčebné péče.
V srpnu 2013 byla ve spolupráci České onkologické společnosti ČLS JEP a České urologické společnosti ČLS JEP provedena aktualizace referenčních hodnot populačního přežití onkologických pacientů pro recentní období let 2006–2010. Tato analýza pracuje s aktuálně dostupnými daty Národního onkologického registru ČR s ukončeným sledováním pacientů k 31. 12. 2010. Stejně jako u dříve publikovaných hodnot z období 2005–2008 jsou tak nyní k dispozici aktuální referenční hodnoty populačního přežití léčených pacientů s urologickými malignitami v ČR. Hodnoty přežití dosahovaného u českých pacientů jsou v tomto krátkém souhrnu interpretovány ve vztahu k protinádorové léčbě a také z hlediska dlouhodobého vývoje.
Přežití pacientů s nádory urogenitálního systému v ČR je hodnoceno pomocí mezinárodně platné metodiky na základě plně reprezentativních populačních dat. Klíčovým prvkem při zpracování a interpretaci českých populačních dat je definice referenčního souboru hodnocených pacientů. K tomu lze dojít v rámci dat Národního onkologického registru ČR následujícím dělením:
- Soubor všech pacientů s nenulovým přežitím. Takto definovaný soubor zahrnuje i pacienty, kteří neabsolvovali terapii z různých objektivních důvodů (časné úmrtí, kontraindikace léčby, odmítnutí léčby pacientem apod.). Z celkové populační databáze jsou vypuštěny pouze záznamy DCO a nálezy nádorů při pitvě. Výsledkem analýzy takto široce definovaného souboru je reprezentativní epidemiologický obraz o přežití, avšak s omezenou informační hodnotou pro hodnocení výsledků péče.
- Soubor pacientů s kompletní a verifikovanou diagnostikou. Tento soubor již obsahuje pouze záznamy pacientů, u nichž proběhl celý diagnostický proces a u nichž bylo stanoveno klinické stadium onemocnění. Tyto záznamy lze sice označit za vysoce validní z hlediska kvality dat, nicméně jejich vypovídací hodnota vzhledem k výsledkům péče je stále omezená, neboť soubor obsahuje řadu problematických epidemiologických záznamů (časná úmrtí bez zahájené terapie a záznamy o neléčených pacientech, byť s ukončenou diagnostikou).
- Soubor léčených pacientů. Soubor zahrnuje všechny záznamy vypovídající o výsledcích péče ve zdravotnických zařízeních zapojených do léčby onkologických pacientů. Vypuštěny jsou záznamy pacientů s časným úmrtím bez zahájené terapie a záznamy o neléčených pacientech z jiných důvodů (odmítnutí léčby, léčba nenasazena z důvodu velmi vysokého věku a špatného zdravotního stavu, aj.). Analýza takto definovaného souboru vypovídá o přežití skutečně léčených pacientů a může být považována za indikátor výsledků a kvality léčebné péče.
Počty pacientů v jednotlivých diagnostických skupinách dokumentuje tabulka 1. Výsledné referenční hodnoty 5letého pozorovaného i relativního přežití u léčených pacientů s nádory urogenitálního systému jsou pak uvedeny v tabulce 2 a na obrázku 1. Tyto hodnoty jsou doplněny 95% intervaly spolehlivosti a dílčími odhady přežití dle jednotlivých klinických stadií (tabulka 3 a obrázek 2). Pro správnou interpretaci výsledků je nutné uvést několik poznámek:
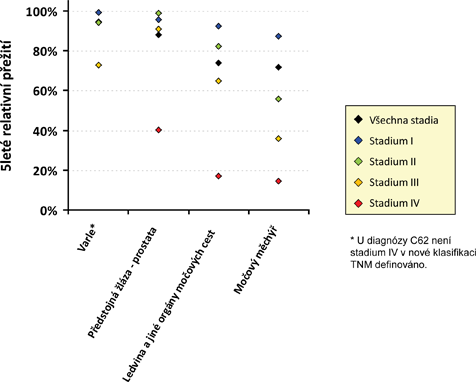
- Celkové hodnoty 5letého přežití, prezentované bez dělení na klinická stadia, nelze mezi jednotlivými diagnózami jednoduše srovnávat, neboť jsou značně ovlivněny zastoupením klinických stadií. Příkladem je karcinom močového měchýře (C67) a karcinom ledviny (C64), které dosahují podobných hodnot 5letého relativního přežití. Tuto podobnost vysvětluje tabulka 3 a obrázek 2, které ukazují, že v případě karcinomu ledviny je v porovnání s karcinomem močového měchýře lepší přežití u všech klinických stadií, jsou-li stadia hodnocena odděleně. Podobnost celkového 5letého relativního přežití u obou diagnóz způsobilo vyšší procentuální zastoupení stadií III a IV u karcinomu ledviny (viz tabulka 1).
- Výpočet relativního přežití může u méně nebezpečných diagnóz, zachycených v časném stadiu, vést k hodnotám blízkým hranici 100 % (jak ukazuje i tabulka 3 pro karcinom varlete ve stadiu I), např. v důsledku zvýšené lékařské péče, sebekontroly a zdravějšího životního stylu těchto pacientů. V tomto případě lze konstatovat, že rakovina nezvyšuje riziko úmrtí nad úroveň mortality v obecné populaci, která odpovídá skupině onkologických pacientů věkem a pohlavím.
Tabulka 1. Počty pacientů s nádory urogenitálního systému v Národním onkologickém registru ČR: data pro výpočet přežití za období 2006–2010
|
Diagnostická skupina |
Všichni pacienti s nenulovým přežitím |
Pacienti s dokončenou a verifik. diagnostikou |
Léčení pacienti |
|||||
|---|---|---|---|---|---|---|---|---|
|
Léčení pacienti celkem |
Stadium I |
Stadium II |
Stadium III |
Stadium IV |
||||
|
C61 |
Prostata |
41 951 |
37 143 |
32 473 |
1 863 |
21 007 |
4 882 |
4 721 |
|
C62 |
Varle |
4110 |
3900 |
3891 |
2 676 |
669 |
546 |
* |
|
C64-C66,C68 |
Ledvina a jiné org. moč. cest |
21 906 |
19 829 |
17 895 |
9 899 |
3 091 |
2 557 |
2 348 |
|
C67 |
Močový měchýř |
18 021 |
16 191 |
15 380 |
10 698 |
2 845 |
871 |
966 |
* U diagnózy C62 není stadium IV v nové klasifikaci TNM definováno.
Tabulka 2. Věková struktura souboru léčených onkologických pacientů (Soubor C: data pro výpočet 5letého relativního přežití analýzou period 2006-2010).
|
Diagnostická skupina |
15–44 let |
45–54 let |
55–64 let |
65–74 let |
75 a více let |
|
|---|---|---|---|---|---|---|
|
C61 |
Předstojná žláza - prostata |
0,1 % |
4,3 % |
28,9 % |
42,1 % |
24,6 % |
|
C62 |
Varle |
82,4 % |
13,0 % |
4,6 % |
* |
* |
|
C64-C66,C68 |
Ledvina a jiné orgány močových cest |
5,1 % |
15,3 % |
32,8 % |
31,3 % |
15,5 % |
|
C67 |
Močový měchýř |
2,3 % |
8,6 % |
27,0 % |
33,4 % |
28,6 % |
* U diagnózy C62 nejsou dle studie EUROCARE-4 věkové kategorie nad 65 let pro výpočet uvažovány.
Tabulka 3. Hodnoty 5letého relativního a pozorovaného přežití u léčených onkologických pacientů v ČR, analýza periody 2006–2010
|
Diagnostická skupina |
Pozorované přežití |
Relativní přežití |
|||||
|---|---|---|---|---|---|---|---|
|
N |
5leté přežití (%) |
95% IS |
N |
5leté přežití (%) |
95% IS |
||
|
C61 |
Předstojná žláza - prostata |
32473 |
69,2 |
68,5-69,9 |
32473 |
87,9 |
86,9-88,8 |
|
C62 |
Varle |
3891 |
93,1 |
92,0-94,2 |
3891 |
94,4 |
93,2-95,5 |
|
C64-C66,C68 |
Ledvina a jiné orgány močových cest |
17895 |
63,5 |
62,6-64,4 |
17895 |
74,0 |
72,8-75,1 |
|
C67 |
Močový měchýř |
15380 |
58,2 |
57,2-59,2 |
15380 |
71,8 |
70,4-73,0 |
Obrázek 2. Hodnoty 5letého relativního přežití u léčených onkologických pacientů ČR, analýza periody 2006–2010. Zdroj dat: NOR ČR

Výpočet 5letého přežití samozřejmě není omezen pouze na léčené pacienty, naopak, dá se říci, že tento postup je v populačním hodnocení přežití spíše výjimkou. O to zajímavější je srovnání přežití léčených pacientů s přežitím celého souboru pacientů s danou diagnózou, tedy s celkovým populačním obrazem. Srovnání hodnot 5letého relativního přežití všech pacientů s nenulovým přežitím, pacientů s kompletní a verifikovanou diagnostikou a referenčního souboru léčených pacientů dle jednotlivých diagnóz se věnuje tabulka 4 a obrázek 3. U jednotlivých diagnóz jsou patrné rozdíly v hodnotách přežití, které lze obecně vysvětlit zastoupením záznamů protinádorově neléčených pacientů ve skupině všech pacientů. Vyšší procento záznamů s nevyplněnou diagnostikou bez udání důvodu, které představují skutečné chybné záznamy v registru NOR, lze pozorovat u karcinomu prostaty a karcinomu močového měchýře (viz tabulka 1).
Další významnou analýzou je hodnocení trendu ve vývoji přežití v čase. Její význam je zřejmý, 5leté relativní přežití je jedním z důležitých indexů pro hodnocení výsledků léčebné péče o onkologického pacienta. Na druhou stranu je zde problémem vliv celé řady faktorů, ať už souvisejících s prevencí onemocnění, jeho diagnostikou nebo samotnou protinádorovou léčbou. Srovnání časových období prováděné v ČR respektuje definici časových období z mezinárodních studií tak, aby byl zároveň splněn předpoklad dostatečného počtu pacientů s jednotlivými diagnózami. Ve srovnání jsou tak uvažována čtyři následující časová období:
- Analýza periody 2006–2010 – referenční hodnoty přežití
- Analýza periody 2001–2005
- Analýza kohorty pacientů diagnostikovaných v letech 1996–2000
- Analýza kohorty pacientů diagnostikovaných v letech 1991–1995
Pro vzájemnou srovnatelnost byly hodnoty přežití standardizovány vzhledem k věkové struktuře onkologických pacientů ČR odpovídajících recentnímu období let 2006–2010.
Tabulka 4. 5leté relativní přežití u léčených onkologických pacientů v ČR dle klinických stadií, analýza periody 2006–2010
|
Diagnostická skupina |
Stadium I |
Stadium II |
|||||
|---|---|---|---|---|---|---|---|
|
N |
5leté relativní přežití (%) |
95% IS |
N |
5leté relativní přežití (%) |
95% IS |
||
|
C61 |
Předstojná žláza – prostata |
1 863 |
95,8 |
89,0-98,4 |
21 007 |
98,9 |
97,1-99,6 |
|
C62 |
Varle |
2 676 |
99,2 |
97,8-99,7 |
669 |
94,3 |
90,9-96,5 |
|
C64-C66,C68 |
Ledvina a jiné orgány močových cest |
9 899 |
92,4 |
91,0-93,6 |
3 091 |
82,2 |
79,4-84,6 |
|
C67 |
Močový měchýř |
10 698 |
87,4 |
85,8-88,8 |
2 845 |
55,7 |
52,7-58,6 |
|
Diagnostická skupina |
Stadium III |
Stadium IV |
|||||
|
N |
5leté relativní přežití (%) |
95% IS |
N |
5leté relativní přežití (%) |
95% IS |
||
|
C61 |
Předstojná žláza – prostata |
4 882 |
90,8 |
88,2-92,8 |
4 721 |
40,3 |
38,0-42,6 |
|
C62 |
Varle |
546 |
72,7 |
67,2-77,5 |
* |
* |
* |
|
C64-C66,C68 |
Ledvina a jiné orgány močových cest |
2 557 |
64,7 |
61,5-67,7 |
2 348 |
16,9 |
15,0-19,0 |
|
C67 |
Močový měchýř |
871 |
35,7 |
31,3-40,2 |
966 |
14,3 |
11,6-17,4 |
* U diagnózy C62 není stadium IV v nové klasifikaci TNM definováno.
Obrázek 3. 5leté relativní přežití u léčených onkologických pacientů v ČR dle klinických stadií, analýza periody 2006–2010. Zdroj dat: NOR ČR
Vývoj hodnot 5letého relativního přežití léčených pacientů s urologickými malignitami v ČR v čase pro všechna klinická stadia uvádí tabulka 5 a obrázek 4. U všech sledovaných diagnóz je vidět pozitivní posun v čase, který je nejvíce markantní v případě diagnóz karcinomu prostaty (C61) a ZN ledviny a jiných orgánů močových cest (C64-C66,C68). Výjimkou je pouze karcinom močového měchýře v recentním období. Jak již bylo uvedeno výše, tento posun však může souviset se změnou v zastoupení klinických stadií v jednotlivých obdobích, proto je třeba tyto výsledky interpretovat současně s vývojem hodnot 5letého relativního přežití pro jednotlivá klinická stadia.
Vývoj v čase dle stadií je uveden na obrázku 5. Největší posun nastal u všech diagnóz po roce 1990, velmi pozitivní vývoj lze pozorovat zejména u karcinomu prostaty (C61) a ZN varlete (C62). Na závěr je nutné zmínit stagnaci hodnot 5letého relativního přežití IV. stadia karcinomu močového měchýře (C67) a IV. stadia ZN ledviny a jiných orgánů močových cest (C64-C66,C68). Data tak dokumentují fakt, že u nádorových onemocnění diagnostikovaných primárně v klinickém stadiu IV je viditelné zlepšení léčebných výsledků za posledních 10–15 let vzácné. Jedním z hlavních cílů boje s malignitami v ČR by tak jednoznačně měla být snaha o včasný záchyt onemocnění.
Tabulka 5. Srovnání hodnot 5letého relativního přežití všech pacientů s nenulovým přežitím, pacientů s kompletní diagnostikou a léčených pacientů, analýza periody 2006–2010
|
Diagnostická skupina |
Všichni pacienti s nenulovým přežitím |
Pacienti s dokončenou a verifikovanou diagnostikou |
Léčení pacienti |
||||
|---|---|---|---|---|---|---|---|
|
5leté relativní přežití (%) |
95% IS |
5leté relativní přežití (%) |
95% IS |
5leté relativní přežití (%) |
95% IS |
||
|
C61 |
Předstojná žláza – prostata |
85,4 |
84,6-86,2 |
86,0 |
85,1-86,9 |
87,9 |
86,9-88,8 |
|
C62 |
Varle |
93,9 |
92,7-95,0 |
94,3 |
93,0-95,3 |
94,4 |
93,2-95,5 |
|
C64-C66,C68 |
Ledvina a jiné orgány močových cest |
62,7 |
61,7-63,7 |
65,8 |
64,7-66,8 |
74,0 |
72,8-75,1 |
|
C67 |
Močový měchýř |
67,9 |
66,7-69,0 |
68,6 |
67,3-69,8 |
71,8 |
70,4-73,0 |
Obrázek 4. Srovnání hodnot 5letého relativního přežití všech pacientů s nenulovým přežitím, pacientů s kompletní diagnostikou a léčených pacientů, analýza periody 2006–2010. Zdroj dat: Nor ČR

Tabulka 6. Vývoj hodnot 5letého relativního přežití léčených pacientů s nádory urogenitálního systému v čase*
|
Diagnostická skupina |
Kohorta 1991–1995 |
Kohorta 1996–2000 |
Δ |
|||
|---|---|---|---|---|---|---|
|
5leté relativní přežití (%) |
95% IS |
5leté relativní přežití (%) |
95% IS |
|||
|
C61 |
Předstojná žláza – prostata |
56,4 |
54,3-58,5 |
69,2 |
67,6-70,8 |
12,8 |
|
C62 |
Varle |
84,0 |
81,6-86,1 |
91,6 |
89,9-93,0 |
7,6 |
|
C64-C66,C68 |
Ledvina a jiné orgány močových cest |
59,5 |
57,5-61,3 |
67,1 |
65,6-68,6 |
7,6 |
|
C67 |
Močový měchýř |
67,3 |
64,6-69,8 |
72,6 |
70,7-74,4 |
5,3 |
|
Diagnostická skupina |
Perioda 2001–2005 |
Perioda 2006–2010 |
Δ |
|||
|
5leté relativní přežití (%) |
95% IS |
5leté relativní přežití (%) |
95% IS |
|||
|
C61 |
Předstojná žláza – prostata |
74,8 |
73,3-76,2 |
87,9 |
86,9-88,8 |
13,1 |
|
C62 |
Varle |
92,5 |
91,0-93,7 |
94,4 |
93,2-95,5 |
1,9 |
|
C64-C66,C68 |
Ledvina a jiné orgány močových cest |
68,3 |
66,9-69,6 |
74,0 |
72,8-75,1 |
5,7 |
|
C67 |
Močový měchýř |
73,9 |
72,2-75,4 |
71,8 |
70,4-73,0 |
-2,1 |
* Pro vzájemnou srovnatelnost jsou vypočtené hodnoty standardizovány ve vztahu k věkové struktuře populace onkologických pacientů odpovídající období 2006-2010.
Obrázek 5. Vývoj hodnot 5letého relativního přežití léčených pacientů s nádory urogenitálního systému v čase. Zdroj dat: NOR ČR

Obrázek 6. Časové srovnání 5letého relativního přežití u léčených onkologických pacientů dle klinických stadií. Zdroj dat: NOR ČR

6. Literatura
- Berrino, F. (2003). The EUROCARE Study: strengths, limitations and perspectives of population-based comparative survival studies. Annals of Oncology, 14, Suppl. 5., v9–v13.
- Berrino, F., Sant, M., Verdecchia, A., Capocaccia, R., Hakulinen, T., Estève, J. (1995). Survival of cancer patients in Europe: the EUROCARE study. IARC Scientific Publications number 132. Lyon: IARC press.
- Berrino, F., Capocaccia, R., Estève, J. et al. (1999) Survival of cancer patients in Europe: the EUROCARE-2 study. IARC Scientific Publications number 151, Lyon: IARC press.
- Berrino, F., Capocaccia, R., Coleman, M. P. et al. (2003) Survival of cancer patients in Europe: the EUROCARE-3 study. Annals of Oncology; 14 (suppl 5): 1–155.
- Berrino F., DeAngelis R., Sant M. et al. (2007). Survival for eight major cancers and all cancers combined for European adults diagnosed in 1995-99: results of the EUROCARE-4 study. Lancet Oncology, published online in August 21, 2007: http://oncology.thelancet.com
- Brenner, H. and Gefeller, O. (1996). An alternative approach to monitoring cancer patient
- survival. Cancer 78: 2004-2010.
- Brenner, H., Gefeller, O. and Hakulinen T. (2004) Period analysis for up-to-date cancer survival data: Theory, empirical evaluation, computational realization and applications. European Journal of Cancer; 40: 326–335.
- Brenner, H. and Hakulinen, T. (2002) Up-to-date long-term survival estimates of patients with cancer by period analysis. Journal of Clinical Oncology.; 20: 826–832.
- Brenner, H. and Hakulinen, T. (2003). On crude and age-adjusted relative survival rates. Journal of Clinical Epidemiology, Volume 56, Issue 12: 1185–1191.
- Brenner, H., Soderman, B. and Hakulinen T. (2002) Use of period analysis for providing more up-to-date estimates of long-term survival rates: empirical evaluation among 370 000 cancer patients in Finland. International Journal of Epidemiology; 31: 456 – 462.
- Capocaccia, D., Gatta, G., Roazzi, P., Carrari, E., Santaquilani, M., De Angelis, R., Tavilla, A., Eurocare Working Group: The EUROCARE-3 database: methodology of data collection, standardization, quality control and statistical analysis. Annals of Oncology, 14, Suppl. 5., v14–v27, 2003.
- Coleman, M., Quaresma , M., Berrino, F., Lutz, J., De Angelis, R., Capocaccia, R., Baili, P., Rachet, B., Gatta, G., Hakulinen T. et al. (2008). Cancer survival in five continents: a worldwide population-based study (CONCORD). The Lancet Oncology, Volume 9, Issue 8, Pages 730 – 756.
- Corazziari I, Quinn M, Capocaccia R. (2004). Standard cancer patient population for age standardising survival ratios. European Journal of Cancer; 40: 2307–16.
- Dušek L., Žaloudík J., Indrák K. (2007). Informační zázemí pro využití onkologických populačních dat v ČR. Klinická onkologie – Supplement, 196 s. ISSN 0862-495 X.
- Dickman, P. W. and Adami, H.-O. (2006). Interpreting trends in cancer patient survival. Journal of Internal Medicine, 260, 2, pp. 103-117(15).
- Dickman, P. W. and Hakulinen, T. (2003). Population-based cancer survival analysis. Available from URL http://www.pauldickman.com/teaching/tampere2004/book_draft.pdf.
- Dickman, P. W., Sloggett, A., Hills, M. and Hakulinen T. (2004). Regression models for relative survival. Statistics in Medicine; 15; 23(1): 51-64.
- Ederer, F., Axtell, L. M. and Cutler, S.J. (1961). The relative survival rate: A statistical methodology. National Cancer Institute Monograph; 6: 101–121.
- Hewitt, M. and Simone, J. V. (1999): Ensuring Quality Cancer Care. National Cancer Policy Board, Institute of Medicine and National Research Council. ISBN-10: 0-309-06480-5.
- Klein, J. P., Moeschberger, M. L. (1997). Survival Analysis: Techniques for Censored and Truncated Data. Springer-Verlag.
- Mužík, J., Koptíková, J., Dušek, L., Žaloudík, J., Vyzula, R. a Abrahámová J. (2007) Analýza historických dat Národního onkologického registru ČR: Informační potenciál a rizika zkreslení. Klinická onkologie – Supplement, 196 s. ISSN 0862-495 X.
- Neuss, M. N., Desch, C. E., McNiff, K. K., Eisenberg, P. D. et al. (2005). A Process for Measuring the Quality of Cancer Care: The Quality Oncology Practice Initiative. Journal of Clinical Oncology, Vol. 23, No 25, 2005: pp. 6233-6239.
- Rashid, I., Marcheselli, L. and Federico, M. (2008). Estimating survival in newly diagnosed cancer patients: Use of computer simulations to evaluate performances of different approaches in a wide range of scenarios. Statistics in Medicine; 27: 2145–2158.
- Talbäck, M., Rosén, M., Stenbeck, M., Diskman, P. W. (2004). Cancer patient survival in Sweeden at the beginning of the third millenium – predictions using period analysis. Cancer Causes and Control, 15, 967 – 976.
- Verdecchia A., Francisci S., Brenner H. et al. (2007). Recent cancer survival in Europe: a 2000–02 period analysis of EUROCARE-4 data. Lancet Oncology, published online in August 21, 2007: http://oncology.thelancet.com
- Welch, H. G., Schwartz, L. M. and Woloshin, S. (2000). Are incresing 5-year survival rates evidence of success against cancer? JAMA, 283, 2975 – 2978.
Poslední aktualizace: 20.9.2013

 Epidemiologie a populační data ČR
Epidemiologie a populační data ČR Mezinárodní epidemiologická data
Mezinárodní epidemiologická data Regionální zpravodajství ČR
Regionální zpravodajství ČR Predikce počtu léčených pacientů v ČR
Predikce počtu léčených pacientů v ČR Diagnostika a včasný záchyt
Diagnostika a včasný záchyt Terapeutické postupy a standardy
Terapeutické postupy a standardy Monitoring výsledků a kvality péče
Monitoring výsledků a kvality péče Aktuální projekty, analýzy a publikace
Aktuální projekty, analýzy a publikace